
一般内科・生活習慣病

一般内科・生活習慣病

一般内科では、日常生活の中で比較的遭遇しやすい急性症状や慢性疾患の継続的な治療とコントロールを行っています。また、専門的な高度医療が必要な場合は、専門の医療機関へご紹介し適切な治療を受けていただけるようにする役割も担っています。以下に内科でよく見られる症状を挙げています。複数の症状が出ていて「何科を受診したらよいかわからない」といった場合など、お悩みの際は総合内科専門医である当院へお気軽にご相談ください。
日常的に起こりやすい症状でも、適切な検査を行うことで重大な病気の早期発見につながることもよくあります。体調不良や健康に関して気になることがございましたら、何でもお気軽にご相談ください。
かぜは正式には「かぜ症候群」といって、くしゃみ、鼻水、鼻づまり、のどの痛み、咳、痰などを主症状とする上気道(鼻やのど)の急性炎症の総称です。発熱、咽頭痛、全身倦怠感、食欲低下などを伴う場合があります。原因微生物の80~90%はウイルスが占めており、粘膜から感染して炎症を起こします。きちんと治さないとその後、気管支炎や肺炎に進行する場合もありますので、治ったと思って無理をせず、完治するまで来院されることをお勧めします。
インフルエンザウイルスによる急性熱性感染症で、A、B、Cの3型があり、通常、寒い季節に流行します。感染を受けてから1~3日間ほどの潜伏期間の後に、38℃以上の突然の高熱、頭痛、全身倦怠感、筋肉痛、関節痛などが現れ、咳、鼻汁、咽頭痛などの症状がこれらに続き、およそ1週間で軽快します。主な合併症としては肺炎、脳症が挙げられます。通常のかぜ症候群とは異なり急激に発症し、全身症状が強いことが特徴です。
季節性インフルエンザはいったん流行が始まると、短期間に多くの人へ感染が拡がります。二次感染、合併症の予防のためにも、できるだけ早く受診することが大切です。
胃腸炎のほとんどはウイルス感染(ノロウイルス、ロタウイルス、アデノウイルスなど)で、一部に細菌性(カンピロバクター、サルモネラ菌、腸管出血性大腸菌など)が見られます。ウイルスが付着した料理を食べたり、手指についたウイルスが口に触れたりすることで感染し、冬場、幼稚園や小学校などで集団発生することも少なくありません。
症状は下痢、腹痛、嘔吐、発熱が多く、治療は脱水を予防し、症状に合わせた内服薬を服用します。細菌性が疑われる場合には抗生物質を使用することもあります。脱水予防には、自宅で出来る経口補水療法(ORT oral rehydration therapy)が効果的です。

じんましんは皮膚の一部が突然くっきりと赤く盛り上がり(膨疹)、しばらくすると跡形もなくかゆみと皮疹が消えるという特徴があります。たいていかゆみを伴いますが、チクチクとした感じや焼けるような感じになることもあります。発症して6週間以内を「急性じんましん」、それ以上経過した場合を「慢性じんましん」と呼びます。じんましんの治療は、まず原因や悪化因子を探して、それらを取り除く、または避けるようにすることです。アレルギーが原因であれば、原因アレルゲンや刺激を回避します。仕事や勉強などのストレスや不規則な生活を避けることも重要です。薬物治療は、抗ヒスタミン薬や抗アレルギー薬などの飲み薬や塗り薬が中心となります。
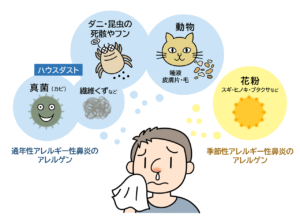
アレルギー性鼻炎には、スギ花粉やヒノキ花粉などが原因で起こる「季節性アレルギー性鼻炎(花粉、ハウスダストなど)」と、ハウスダストなどが原因で季節に関係なく起こる「通年性アレルギー性鼻炎」があります。さらっとした透明の鼻水、鼻づまり、発作的に起こる連発するくしゃみが主な症状で、空気中に浮遊する原因物質(アレルゲン)が鼻の粘膜から体内に入ることによって起こります。アレルギー性鼻炎の治療には「薬物療法」、「アレルゲン免疫療法」、「手術療法」があります。また、症状の原因となるダニやスギ花粉などのアレルゲンを回避する環境を整えることも重要です。
扁桃炎は、のどの奥の左右両側にある扁桃が、細菌などの感染により炎症を起こす病気です。扁桃が赤く腫れ、白い膿を持つこともあります。扁桃炎の症状は、のどの痛み(とくにつばを飲み込むときの強い痛み)、発熱、あごの下や頚部のリンパ節の腫れなどですが、耳や側頭部に痛みが放散することもあります。扁桃炎の治療は、軽い場合はうがい薬、トローチの使用などで改善しますが、炎症が強い場合は、抗生物質、消炎鎮痛剤、解熱剤などを服用する必要があります。
日頃はよくうがいをして、不摂生をしないことが大切です。痛みがある場合は、入浴、飲酒、喫煙は避けましょう。
生活習慣病とは、その名の通り生活習慣が原因で発症する疾患の総称です。不適切な食生活、運動不足、喫煙、過度の飲酒、過剰なストレスなど、好ましくない習慣や環境が積み重なると発症リスクが高まります。がんや脳血管疾患及び心疾患の危険因子となる肥満症、高血圧症、脂質異常症、糖尿病、動脈硬化症などはいずれも生活習慣病とされています。これらは自覚症状がほとんどないため、気づかないうちに進行し、脳や心臓、血管などにダメージを与えていきます。その結果、ある日突然、心筋梗塞や脳卒中など、命に関わる重篤な疾患を引き起こすことがあります。
生活習慣病は健康診断などの一般的検査によって早期発見が可能です。決して安易に考えず、検査値に異常があったり、少しでも不安を持たれたりする方はお早めの受診をお勧めします。
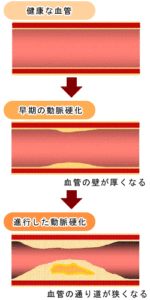
日本高血圧学会では上の血圧である収縮期血圧(心臓が収縮したときの血圧)が140mmHg以上、または下の血圧である拡張期血圧(拡張したときの血圧)が90mmHg以上を高血圧としています。そのまま高血圧の状態にしておくと脳や心臓の血管が動脈硬化を起こし、脳卒中や心臓病、腎臓病などの重大な病気を発症する危険性が高まります。日本人の高血圧の約8~9割が本態性高血圧(原因をひとつに定めることのできない高血圧)で、遺伝的素因(体質)や食塩の過剰摂取、肥満など様々な要因が組み合わさって発症します。中年以降にみられ、食生活を中心とした生活習慣の改善が予防・治療に非常に大切です。
脂質異常症とは血液中の「悪玉」と呼ばれるLDLコレステロールや中性脂肪(トリグリセライド)が増えたり、「善玉」のHDLコレステロールが減ったりした状態のことをいいます。この状態を放置していると動脈硬化が起こり、ゆっくり進行し、脳梗塞や心筋梗塞といった動脈硬化性疾患をまねくリスクが高まります。
脂質異常症の発症には、過食、運動不足、肥満、喫煙、過度な飲酒、ストレスなどが関係しているといわれています。「内臓脂肪型肥満」ではLDLコレステロールや中性脂肪が多くなり、HDLコレステロールが少なくなりやすい傾向があります。また、遺伝性の「家族性高コレステロール血症」と呼ばれているものもあります。
糖尿病とは膵臓から分泌されるインスリンというホルモンが、十分に働かないために血液中のブドウ糖の濃度(血糖値)が高くなる病気です。1型糖尿病、2型糖尿病、妊娠糖尿病、その他特定の機序・疾患によるものの4つのタイプに分類されていますが、日本人で圧倒的に多く、生活習慣病の一つとされているのが2型糖尿病です。その発症には、インスリンの分泌不足といった要因に加え、過食、運動不足、肥満、ストレスといった生活習慣が関係しているといわれています。
糖尿病を発症し進行すると、神経障害、網膜症、腎症など様々な合併症を引き起こすことがあります。糖尿病を予防するため、あるいは進行を遅らせるために生活習慣を見直すことが大切です。
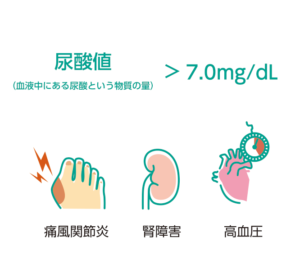
高尿酸血症とは、尿酸値(血液中にある尿酸の濃度)が7.0mg/dLを超えた状態をさします。高尿酸血症が続くと、血液に溶けきらなくなった尿酸が結晶となって、体内にたまっていきます。それが手足の関節で起こり強い痛みを伴うのが痛風(痛風関節炎)です。さらに、尿酸が腎臓にたまると痛風腎を引き起こします。
慢性閉塞性肺疾患(COPD:chronic obstructive pulmonary disease)とは、従来、慢性気管支炎や肺気腫と呼ばれてきた病気の総称です。タバコ煙を主とする有害物質を長期に吸入曝露することで生じた肺の炎症性疾患であり、喫煙習慣を背景に中高年に発症する生活習慣病といえます。最大の原因は喫煙であり、喫煙者の15~20%がCOPDを発症します。
歩行時や階段昇降など、身体を動かした時に息切れを感じる労作時呼吸困難や慢性のせきやたんが特徴的な症状です。
効果や副作用の面から吸入薬が推奨されており、主として長時間気管支を拡張する吸入抗コリン薬や吸入β2刺激薬が使用されています。気流閉塞が重症で増悪を繰り返す場合は、吸入ステロイド薬を使用します。長時間作用性β2刺激薬と吸入用ステロイドの配合薬も有用であることが証明されています。非薬物療法では呼吸リハビリテーション(口すぼめ呼吸や腹式呼吸などの呼吸訓練・運動療法・栄養療法など)が中心となります。低酸素血症が進行してしまった場合には在宅酸素療法が導入されます。
気管支喘息(喘息)は空気の通り道(気道)に炎症(ボヤ)が続き、さまざまな刺激に気道が敏感になって発作的に気道が狭くなる(大火事)ことを繰り返す病気です。
原因はダニやハウスダスト、ペットのフケ、カビなどのアレルギーによることが多いのですが、その原因物質が特定できないこともあります。
発作的に咳や痰が出て、ゼーゼー、ヒューヒューという音を伴って息苦しくなります(喘息発作と呼びます)。夜間や早朝に出やすいのが特徴です。
治療の主体は吸入ステロイド薬です。適切に使用すれば副作用は少なく安全です。喘息の重症度に応じてその量を調整したり、他の薬を追加したりします。また、アレルギーの原因が分かっている場合はそれらを避け、喫煙していれば禁煙しましょう。もし発作が起こったら、即効性のある気管支拡張薬を吸入しましょう。

心臓の栄養血管である冠動脈が、何かの原因で狭くなると、心筋に送り込まれる血液が不足し、心筋が酸素不足に陥ります。そのために生ずる胸の痛みが「狭心症の痛み」です。
多くの場合、冠動脈の動脈硬化によって生じた冠動脈の狭窄が血流を障害することが原因となりますが、冠動脈が痙攣性に収縮を起こしてしまう(攣縮)タイプもあります。また子どもの病気である川崎病の後遺症や大動脈弁膜症が原因になることもあります。
薬物治療は硝酸薬・カルシウム拮抗薬・交感神経ベータ遮断薬が代表的なものです。その他にアスピリンなどの抗血小板薬もよく使われます。
薬物治療が無効な場合や狭窄の高度な場合は、狭窄した冠動脈をバルーン(風船)で拡張したり、ステント(コイル状の金属)を留置することもあります。
また冠動脈バイパス術は、薬物療法が無効で、 カテーテルによる治療も困難または不可能な場合に行います。
心不全とは、心臓に何らかの異常があり、心臓のポンプ機能が低下して、全身の臓器が必要とする血液を十分に送り出せなくなった状態をいいます。心不全はひとつの病気ではなく、心臓のさまざまな病気(心筋梗塞、弁膜症、心筋症など)や高血圧などにより負担がかかった状態が最終的に至る”症候群”です。
動くと苦しいといった症状(”労作時息切れ)”が現れるようになります。また、全身の血管の血液のうっ滞は、むくみ(浮腫)を引き起こします。
これまで普通にできていた動作ができなくなった、急に体重が増えた、動悸や息切れが増えたと感じたら、心不全を疑って早めにかかりつけ医の医師に相談してください。

更年期とは、閉経前の5年と閉経後の5年の約10年間のことです。個人差はありますが、更年期になると多くの場合、カラダやココロの不調があらわれます。もともと大きな病気がないにもかかわらず、更年期に伴ってあらわれる不調のことを「更年期症状」といいます。
代表的な更年期症状としては、のぼせ、発汗、息苦しさ、めまいなどの「自律神経失調症状」や、イライラ、抑うつ気分、怒りっぽいなどの「精神的症状」、腰痛、関節・筋肉痛、食欲不振などの「身体的症状」などがあります。
更年期の不調は、適切に対処することで改善する場合もあります。女性にとっての大きなターニングポイントを、自身の健康と生活習慣を見直すきっかけと捉えましょう。
まずは、基礎となる食事や睡眠習慣を整えることが大切です。規則正しい生活リズムや栄養バランスの取れた食事、質の高い睡眠、心身をリフレッシュする時間を取り入れることで、更年期症状の予防や軽減が期待できます。更年期症状がつらくて治療したい方は是非ご相談ください。

漢方薬は、自然界にある植物や鉱物などの生薬を、複数組み合わせて作られた薬です。 何千年という長い年月をかけておこなわれた治療の経験によって、どの生薬を組み合わせるとどんな効果が得られるか、また有害な事象がないかなどが確かめられ、漢方処方として体系化されました。
漢方薬は1剤に複数の有効成分が含まれているため、多様な症状に効くのが大きな特徴です。
例えば、血圧を下げる、細菌を殺す、精密検査をするなど、西洋医学のほうが得意である分野では西洋医学で対応し、西洋医学では対応しにくい不定愁訴や検査には表れにくいちょっとした不調は漢方医学で治療することで治療の幅が広がります。

血液中の赤血球にはヘモグロビンというタンパク質があり、酸素を運搬する働きがあります。働きが悪いと酸素をうまく全身に運べなくなり、息切れ、疲れやすさが起こってきます。
貧血とは、血液中のヘモグロビン値が男性で13.0g/dl以下、女性で12.0g/dl以下のことをいいます。
原因として、鉄欠乏性や胃切除後、萎縮性胃炎などに伴うビタミンB12欠乏、アルコール多飲、栄養不良に伴う葉酸欠乏、さらに稀な原因として銅欠乏や亜鉛欠乏が貧血を起こすことがあります。
また、全貧血の3分の1程度が「慢性疾患に伴う貧血」に分類されます。慢性腎臓病、関節リウマチ、甲状腺疾患などが原因となりこれらの診断が必要です。
それ以外の原因として、再生不良性貧血(血液を作る工場である骨髄の機能が低下する)、骨髄異形成症候群(血液を作る工場である骨髄で正常な血球が作れなくなる)、白血病(腫瘍化した異常な白血球が大量に増殖し正常な血液が作れなくなる)、多発性骨髄腫(骨髄で免疫細胞の一種である形質細胞が腫瘍性に異常増加し正常の血液産生を妨げる)などの血液疾患が考えられます。息切れや疲れやすい症状、健康診断などで貧血を指摘された方は、ぜひご相談ください。
膀胱炎のほとんどを占める急性単純性膀胱炎(急性膀胱炎)の原因は、膀胱への細菌感染です。腸内や肛門周囲に棲んでいる大腸菌などが、外尿道口から尿道をさかのぼって膀胱内に入り込むことで、膀胱の粘膜が炎症を起こします。
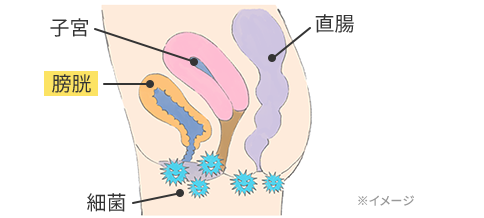
膀胱に大腸菌が侵入するきっかけはさまざまですが、20~40代の比較的若い女性に多いといわれています。最近では、温水洗浄便座による洗いすぎがきっかけで、年齢を問わずに発症するケースも増えています。
おしっこをガマンするような生活スタイルや、すぐにトイレに行けないような仕事環境、水分摂取量が少ないために十分な尿量がないとき、また、睡眠不足、ストレスや疲労、生理(月経)によって免疫力が低下しているときも、膀胱炎を発症しやすくなります。
膀胱炎による排尿時の違和感を放置すると悪化し、重症化する可能性もあります。頻尿や排尿痛、尿の濁り、残尿感といった膀胱炎が疑われる症状がある場合は、早めに受診しましょう。

前立腺は年齢とともに肥大します。その周辺には膀胱や尿道があるため、前立腺が肥大すると「尿が出にくくなる(排尿症状)」「尿がためられなくなる(蓄尿症状)」や「尿をし終わった後にみられる症状(排尿後症状)」などの症状が出ることがあります。
治療は、薬物療法(α-1ブロッカー、5a還元酵素阻害薬、抗男性ホルモン薬、PDE5阻害薬など)と外科的治療法(手術など)に大きく分けることができ、患者様の症状や重症度に合わせて選ばれます。以前は外科的治療法がよく行われていたのですが、最近では新しい薬が開発され、重症でない限りはまず薬物療法から治療を始めることが多くなりました。

腎臓や尿管、膀胱など尿の通り道に石ができる病気です。血尿や頻尿、残尿感などの原因となることがあり、尿管に石がつまるとわき腹や腰などに激痛が走ります。治療は、石が小さい場合は水分をたくさんとり、尿と一緒に出しますが、大きい場合は体の外から衝撃波を当てることで石を体内で砕き、尿とともに外に出すという方法をとることもあります。

不眠症には、普段より寝付くのに長く時間がかかる、一旦寝付いても途中で何度も目が覚める、朝極端に早く目覚めてしまい再度寝付けないなどの症状があります。
不眠で悩む人の割合は、加齢に伴って増加します。これは、加齢により必要な睡眠時間が短くなることと、睡眠・覚醒のメリハリが小さくなり、夜間の眠りが浅くなるとともに、昼間に眠気が生じやすくなることが関係していると考えられます。
不眠症の治療は、不適切な睡眠衛生・習慣を見直すことから始まります。うまく寝つけない場合には、いったん寝床を離れ緊張をほぐし、眠気が再度訪れたら寝床に入り直す方法も効果的です。
それでも不眠が解消しない場合、睡眠薬に頼ることも重要です。睡眠薬には脳の抑制系の働きを促すもの、脳内の睡眠ホルモンの作用を助けるもの、脳の覚醒系の働きを抑えるものなど様々あります。睡眠薬を使用する際には、医師の指示に従い、決められた使用法・使用量を守ることが重要です。
TOP